Funcționarea organismului uman depinde de o rețea vasculară complexă, unde venele au misiunea dificilă de a asigura reîntoarcerea sângelui către inimă. Această sarcină se realizează prin contracararea forței gravitaționale. Mecanismul este susținut de valvele unidirecționale și contracția mușchilor gambei, care acționează ca o pompă naturală. Tromboza venoasă profundă (TVP) survine atunci când acest echilibru fiziologic este perturbat de formarea unui tromb (cheag de sânge) în venele situate adânc în musculatură. Această afecțiune reprezintă o amenințare majoră deoarece poate evolua către tromboembolism venos (TEV). Pericolul este o condiție critică ce apare atunci când cheagul se desprinde și migrează spre plămâni.
Anatomia vasculară și mecanismul de coagulare
Pentru a înțelege riscurile TVP, este necesar să analizăm modul în care sângele circulă în mod normal. Inima pompează sânge oxigenat prin artere către toate țesuturile. După livrarea oxigenului și a nutrienților, sângele revine prin sistemul venos. În picioare, sângele trebuie să circule în sens ascendent. Contracția mușchilor picioarelor comprimă venele în timpul mișcării, propulsând activ sângele spre inimă.
Procesul de formare a unui tromb este definit prin Triada lui Virchow, care cuprinde trei factori principali care favorizează coagularea sângelui:
- Încetinirea fluxului sanguin (staza venoasă): această stagnare apare frecvent în perioadele de imobilitate, cum ar fi după o intervenție chirurgicală sau în timpul călătoriilor foarte lungi.
- Leziunea vasculară: rezultă în urma unor traumatisme fizice (fracturi, leziuni musculare) sau a unor intervenții medicale care afectează direct interiorul venei.
- Hipercoagulabilitatea (modificările compoziției sângelui): este rezultatul unor predispoziții genetice, al dezechilibrelor hormonale sau al unor boli cronice care intensifică activitatea de coagulare.
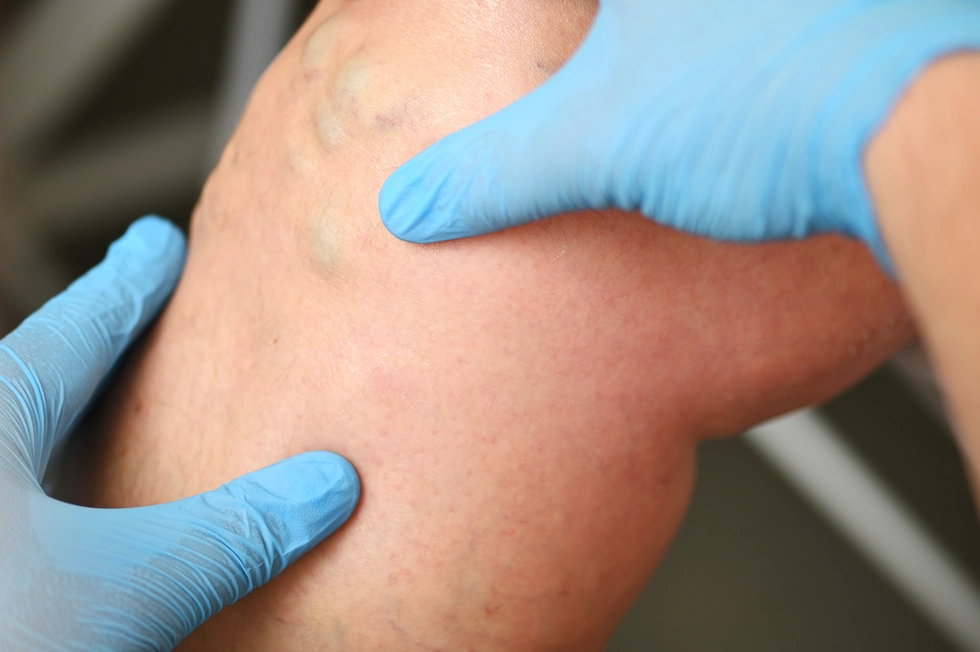
Cheagul format, alcătuit din proteine și trombocite, acționează ca un baraj, determinând acumularea sângelui sub nivelul blocajului. Această presiune forțează lichidul să pătrundă în țesuturile din jur, ceea ce duce la umflarea piciorului, fenomen cunoscut medical sub numele de edem. Tromboza poate afecta diverse segmente vasculare. Simptomele apar frecvent în apropierea venelor femurale (la nivelul coapsei), poplitee (în spatele genunchiului) sau tibiale posterioare (în spatele gambei). Deși majoritatea cheagurilor apar în zona picioarelor, TVP poate afecta și venele brațelor, ale gâtului sau ale abdomenului.
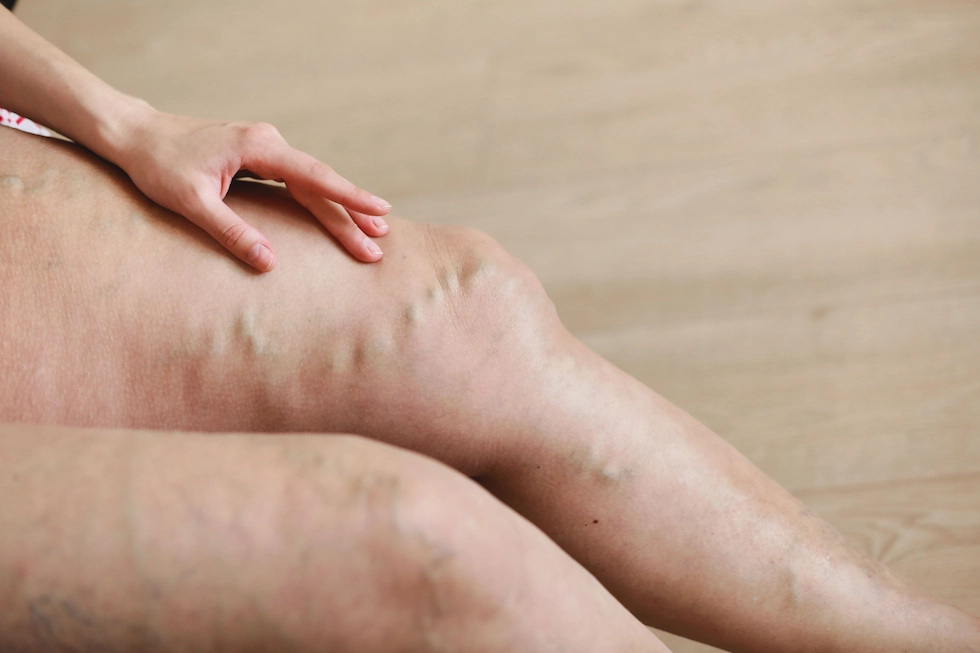
Factorii care cresc riscul de dezvoltare a trombozei
Probabilitatea de a dezvolta TVP crește semnificativ odată cu prezența unor factori de risc combinați. Identificarea factorilor de risc este esențială pentru a ști când să solicitați ajutor medical preventiv. Profilul personal de risc dictează adesea conduita de tratament.
Factori clinici și spitalizarea
Multe cazuri de tromboză se dezvoltă în timpul sau imediat după o perioadă de spitalizare sau după o intervenție chirurgicală majoră. Riscul este deosebit de ridicat în cazul procedurilor ortopedice, cum ar fi înlocuirea șoldului sau a genunchiului. Trauma chirurgicală poate deteriora direct mucoasa vaselor de sânge. Imobilizarea la pat din cauza problemelor de sănătate sau paralizia picioarelor anulează contracțiile musculare necesare. Lipsa mișcării facilitează astfel stagnarea sângelui. Traumatismele fizice, cum sunt fracturile osoase sau leziunile musculare severe, pot, de asemenea, să deterioreze direct integritatea peretelui venos. Impactul declanșează un răspuns inflamator procoagulant.
Stilul de viață și cauzele genetice
Vârsta de peste 60 de ani, obezitatea și fumatul sunt factori de risc importanți care afectează sănătatea vasculară pe termen lung. Obezitatea, în special, exercită o presiune suplimentară asupra venelor din zona pelvisului și a picioarelor, îngreunând circulația sângelui către inimă. De asemenea, există persoane care moștenesc tulburări genetice de coagulare (trombofilii), precum mutația Factorului V Leiden. Mutația menționată face ca sângele să se închege mai ușor în absența rănilor. Deshidratarea este un alt factor adesea trecut cu vederea; lipsa lichidelor scade volumul sanguin și îl îngroașă, favorizând procesul de obstrucție venoasă.
Riscuri hormonale și specifice sexului
Femeile prezintă vulnerabilități specifice legate de nivelul de estrogen, hormon care crește potențialul de coagulare a sângelui. Utilizarea contraceptivelor orale, a terapiilor de substituție hormonală sau sarcina cresc riscul de tromboză. Factorii hormonali intensifică tendința sângelui de a forma cheaguri patologice până la 6 săptămâni după naștere. În timpul sarcinii, uterul aflat în expansiune exercită presiune asupra venelor mari ale pelvisului. Procesul respectiv îngreunează suplimentar reîntoarcerea sângelui din picioare, favorizând apariția TVP.
Recunoașterea simptomelor
Simptomele TVP pot fi subtile sau pot mima o simplă întindere musculară sau un cârcel care persistă în ciuda repausului. Pacienții descriu adesea durerea ca pe o senzație de tensiune profundă, crampă sau arsură care nu cedează la odihnă și se intensifică progresiv la mers sau în picioare.
Semnele pe care un medic cardiolog le investighează includ:
- Edemul asimetric: umflarea vizibilă a unui singur picior, de obicei la nivelul gambei sau coapsei.
- Modificări de culoare: pielea poate deveni roșiatică, violacee sau neobișnuit de închisă la culoare deoarece sângele blocat își pierde oxigenul.
- Temperatură ridicată: zona afectată (hipertermia locală) se simte mult mai caldă la atingere decât restul membrului, ca răspuns direct la inflamație.
- Sensibilitate crescută: durere care apare la simpla palpare a zonei afectate sau la îndoirea labei piciorului spre genunchi.
- Vene proeminente: vasele de sânge de la suprafață pot părea mai umflate sau rigide sub piele, deoarece sunt forțate să gestioneze un volum mai mare de lichid în încercarea de a ocoli blocajul din interior.
Multe dintre cazuri sunt asimptomatice (tromboza silențioasă), boala fiind descoperită abia în momentul unei complicații pulmonare, cum este embolia pulmonară (EP).

Diagnosticul și monitorizarea medicală
Dacă bănuiți prezența unui cheag, este vital să solicitați un consult medical pentru o evaluare precisă a simptomelor. Diagnosticul nu poate fi stabilit doar prin simpla examinare vizuală, fiind necesare procedurile de diagnosticare specializate care combină evaluarea clinică cu testele imagistice.
Cea mai sigură metodă este ecografia Doppler vasculară, o investigație neinvazivă care folosește ultrasunete pentru a vedea dacă sângele circulă normal sau dacă există un blocaj. În timpul procedurii, un specialist analizează fluxul sanguin și structura venelor. Dacă vena nu se comprimă sub presiune, acesta este un indicator al prezenței unui cheag. Medicul poate recomanda și un test de sânge numit D-dimer, care măsoară o substanță eliberată când un cheag se dizolvă. Un rezultat negativ ajută la excluderea TVP, în timp ce un rezultat pozitiv indică necesitatea unor teste imagistice suplimentare. În cazuri complexe, se pot utiliza scanări CT sau RMN pentru a identifica trombi localizați în abdomen sau pelvis.
Strategii de tratament și recuperare
Obiectivele tratamentului sunt oprirea creșterii cheagului existent, prevenirea migrării acestuia spre plămâni și reducerea riscului de reapariție a altor cheaguri. Medicamentele anticoagulante reprezintă baza terapiei, împiedicând formarea de noi cheaguri în timp ce organismul utilizează mecanismele proprii de dizolvare pentru a elimina treptat trombul existent. Tratamentul durează, de obicei, cel puțin 3 luni, dar perioada poate fi prelungită semnificativ în funcție de riscurile individuale și istoricul medical al pacientului.
În situații severe, medicii pot opta pentru tratamente precum tromboliza (injectarea de medicamente pentru a dizolva rapid cheagul) sau proceduri de trombectomie mecanică pentru a extrage fizic blocajul venos. Pentru pacienții care nu pot tolera anticoagulantele, se poate plasa un filtru în vena cavă inferioară. Acesta împiedică eventualele cheaguri desprinse din picioare să ajungă la plămâni.
Recuperarea la domiciliu
După stabilizarea inițială și externare, pacienții sunt încurajați să adopte măsuri active pentru o recuperare sigură și prevenirea recidivelor:
- Mersul regulat: este esențial pentru stimularea circulației sanguine și accelerarea procesului de vindecare.
- Elevarea membrului: când stați așezat, utilizați perne pentru a ridica piciorul afectat deasupra nivelului inimii, facilitând drenajul venos și reducând durerea.
- Ciorapii compresivi: acești ciorapi elastici exercită o presiune gradată care ajută la prevenirea acumulării sângelui în picioare și reduc riscul de sindrom post-trombotic (durere, umflare și modificări cutanate cronice).
- Evitarea pozițiilor fixe: nu stați cu picioarele încrucișate și ridicați-vă pentru a vă mișca pentru cel puțin cinci minute la fiecare oră de stat la birou sau în mașină.

Regimul alimentar și inflamația
O dietă echilibrată joacă un rol preventiv important, deoarece inflamația cronică în organism poate crește semnificativ riscul de formare a cheagurilor de sânge. Se recomandă alimente care reduc stresul oxidativ și inflamația:
- Baza vegetală: includeți multe fructe, legume proaspete, nuci și cereale integrale în dieta zilnică pentru aportul de fibre și antioxidanți.
- Grăsimi sănătoase: înlocuiți untul cu ulei de măsline sau de rapiță și consumați pește bogat în acizi grași Omega-3 de cel puțin două ori pe săptămână pentru protecția vaselor.
- Reducerea sodiului: folosiți ierburi aromatice și condimente naturale în loc de sare pentru a evita retenția de lichide care poate agrava edemul gambei.
- Hidratarea: consumul adecvat de apă este vital, deoarece deshidratarea face sângele mai dens și mai predispus la închegare, crescând efortul cardiac.
Prevenția în timpul călătoriilor și spitalizării
Călătoriile lungi (peste 3-4 ore) cresc riscul de TVP deoarece picioarele rămân imobile într-un spațiu restrâns, ducând la stază venoasă. Pentru a vă proteja, purtați haine lejere, beți multă apă pe tot parcursul drumului și evitați excesul de alcool sau cofeină. Faceți exerciții simple la fiecare oră pentru a menține mușchii activi. Exemplele includ rotirile de glezne în cerc, ridicarea alternativă a călcâielor sau întinderile de gambe.
Dacă sunteți spitalizat, asigurați-vă că echipa medicală este informată despre eventualele episoade anterioare de tromboză sau riscuri familiale. Chiar dacă sunteți imobilizat la pat din cauza unei intervenții, încercați să mișcați degetele și gleznele regulat pentru a stimula fluxul sanguin. Utilizarea ciorapilor compresivi în timpul spitalizării poate fi, de asemenea, recomandată de către medici pentru a reduce semnificativ riscul trombotic postoperator.
În concluzie:
Identificarea precoce a trombozei și conduita terapeutică adecvată sunt pașii fundamentali pentru evitarea unor complicații pe termen lung. O simplă durere de gambă sau umflarea vizibilă a unui singur picior nu trebuie neglijate. Acestea pot indica un risc vascular major care necesită asistență medicală. Atenția pacientului față de sănătatea picioarelor și evaluarea medicală periodică asigură gestionarea episoadelor acute. Totodată, monitorizarea constantă menține funcționalitatea sistemului circulator pe termen lung.
Diagnosticarea precisă a trombozei și evaluarea corectă a riscului vascular necesită o abordare medicală atentă, bazată pe istoricul și simptomele fiecărei persoane. Integrarea măsurilor de prevenție zilnică cu o monitorizare medicală riguroasă stabilizează sănătatea vasculară pe termen lung. Acest demers reduce semnificativ riscul unor evenimente acute precum embolia pulmonară.
Pentru o înțelegere mai detaliată a simptomelor care pot semnala complicații cardiace sau pulmonare asociate cheagurilor de sânge, puteți consulta și articolul intitulat Durerile în piept: cauze, riscuri și când trebuie să mergi la medic, unde sunt explicate mecanismele acestor manifestări și situațiile în care pot indica o urgență medicală.
Surse medicale și ghiduri internaționale
Informațiile din acest articol se bazează pe ghiduri clinice și resurse medicale internaționale recunoscute:
- Medical News Today – Informații despre factorii care favorizează tromboza și importanța identificării la timp a simptomelor pentru a evita complicațiile grave.
- American Heart Association (AHA) – Resursă medicală despre cauzele apariției cheagurilor de sânge și modul în care acestea afectează sănătatea generală.
- Mayo Clinic – Informații detaliate despre simptome și modul în care stilul de viață influențează riscul de tromboză.
- WebMD – Ghid despre diagnosticul diferențial, procedurile de testare și protocoalele moderne de tratament anticoagulant.